糖尿病是一组以高血糖为特征的代谢性疾病。高血糖则是因为胰岛素分泌缺陷,或其生物作用受损,或两者兼有引起。长期存在的高血糖会导致各种组织,特别是眼、肾、心脏、血管、神经的慢性损害、功能障碍。
糖尿病指标对疾病的诊断、病情的判断、制定个体化治疗方案等都是重要的参考依据。
影响血糖检测的因素
在了解各项检测指标之前,我们首先得知道,采集符合要求的血液是关键。家用血糖仪的毛细血管血糖一般用作糖尿病患者的日常血糖监测,不能用于糖尿病的诊断,诊断需要检测静脉血浆(或血清)中的葡萄糖含量。
长期的紧张焦虑情绪、抽血前的失眠,以及一些疾病或者应激状态,比如感冒、炎症、急性感染、创伤等,都有可能导致空腹血糖偏高、形成一过性的“应激高血糖”。在测血糖前我们首先要排除此类情况,让检测结果能够真实的反映自身的血糖水平。

一些药物如维生素C等会对血糖检测结果有影响。维生素C是一种还原剂,可能与化验血糖、尿糖的试剂发生化学反应,使化验出的血糖、尿糖结果出现偏差,因此在测血糖前我们也要考虑到药物的影响。
一、糖化血红蛋白(HbA1c)
2020版《中国2型糖尿病防治指南》将标准化方法下测得的HbA1c作为糖尿病的补充诊断标准。
HbA1c是血红蛋白某些特殊分子部位与葡萄糖经过缓慢而不可逆的非酶促反应结合而形成的,可以反映最近8~12周的平均血糖水平,是评判糖尿病患者血糖控制情况的常用标准。HbA1c正常参考值是4%~6%。
注意点
HbA1c反映的是近一段时间内血糖控制的平均水平,并不能反应出血糖的波动情况,HbA1c正常不代表血糖就没有问题,贫血、血红蛋白异常等因素都可能对结果的准确性造成影响。
二、标准口服葡萄糖耐量试验(OGTT)
标准口服葡萄糖耐量试验是用来诊断糖尿病的常用试验,通过试验能获得空腹血糖与餐后血糖的数值,用以了解胰岛β细胞功能和机体对血糖的调节能力,是诊断糖尿病的确诊试验,广泛应用于临床实践中。
检测方法
隔夜空腹8~10小时后,在早晨8点前抽取静脉血,可以获得空腹血糖值;而后口服75克无水葡萄糖加250ml~300ml水制成的水溶液,自喝第一口开始计时,分别抽取30min、60min、2h、3h等几个时间点的血糖值,与空腹血糖值组成5个时间点血糖值送检。
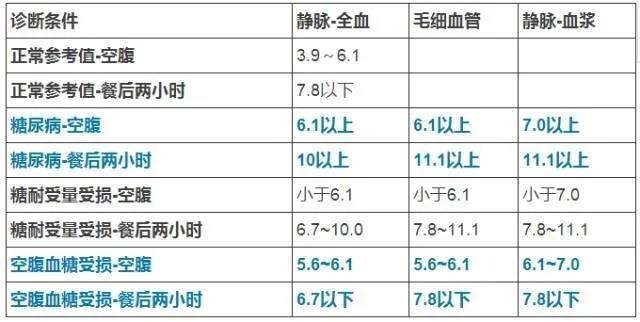
表1 OGTT检测的对应正常范围值(单位均为mmol/L)
三、糖化白蛋白(GA)
GA是血清蛋白(主要是白蛋白)与葡萄糖发生非酶促反应的产物,因为白蛋白半衰期是17~20天,GA反映测定前2~3周的血糖平均水平。GA是在GSP(糖化血清蛋白)基础上进行定量测定,利用血清GA与血清白蛋白的百分比来表示GA的水平,去除血清白蛋白水平对检测结果的影响,因此较GSP更精确。
意义
GA正常值参考范围是11%~17%。与HbA1c相比较,GA对短期内血糖变化比HbA1c敏感,是评价患者短期糖代谢控制情况的良好指标,尤其是对于糖尿病患者治疗方案调整后疗效的评价指标。
此外,对于有影响红细胞寿命因素的糖尿病患者,HbA1c数值测定常常被低估,这时适合选择GA,数值不受影响,GA较HbA1c更能反映血糖控制的情况。

四、尿糖
尿糖指尿中的糖类,主要是指尿中的葡萄糖。正常人尿糖甚少,一般方法测不出来,所以正常人尿糖应该是阴性,或者说尿中应该没有糖。只有当血糖超过160~180mg/dl时,糖才能较多地从尿中排出,形成尿糖。
正常情况下,肾脏的肾小球对葡萄糖有很强的再吸收能力,不过这种能力是有限的,当血糖浓度超过肾脏的葡萄糖阈值(一般为8.9~10.0mmol/L)时,葡萄糖会随尿液排出体外,表现为尿糖阳性,可以间接反映血糖水平。一般来说,“尿糖+”与“血糖”之间有如下的经验对应关系:
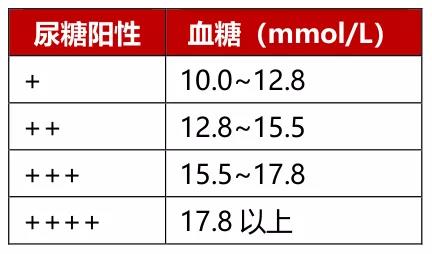
表2 “尿糖+”与“血糖”之间的对应关系
注意点
尿糖阳性并不能用来诊断糖尿病。尿糖是否有“+”与血糖浓度、肾糖阈值是否有升高或者下降、应激因素以及其他疾病有关,可分为血糖增高性糖尿、血糖正常性糖尿、暂时性糖尿和疾病相关性糖尿几种情况。
五、胰岛素自身抗体
胰岛素抗体的出现有两种情况,一种出现于接受外源性胰岛素治疗的病人,主要和胰岛素制剂的纯度有关系,另一种出现于从未接受胰岛素治疗的病人,称为胰岛素自身抗体。胰岛素抗体对糖尿病和低血糖的诊断、鉴别诊断及治疗具有非常重要的意义。
1型糖尿病的早期发现:正常人如在血中发现胰岛素抗体则有可能患1型糖尿病。胰岛素自身抗体的检测可作为自身免疫性胰岛细胞损伤的标志,可用于早期发现和预防1型糖尿病。
意义
诊断胰岛素抵抗,指导糖尿病治疗。血液中存在胰岛素抗体是产生胰岛素抵抗的重要原因,糖尿病患者在使用胰岛素治疗的过程中,可因胰岛素抗体的产生而出现胰岛素抵抗,表现为胰岛素用量逐日增加但血糖控制并不理想。此时应检测胰岛素抗体,若出现阳性或滴度增高,可作为胰岛素抵抗的客观依据。

六、尿酮体
尿酮体是三种不同成分的总称,它们是丙酮、乙酰乙酸和β-羟丁酸,是体内脂肪代谢的中间产物。一般情况下产生极少,正常人酮体定性试验为阴性。在饥饿等各种原因引起的糖代谢发生障碍,脂分解增加及糖尿病酸中毒时,因产生酮体速度大于组织利用速度,可出现酮血症,继而发生酮尿。此时情况就比较不乐观了,应该及时去医院就医,避免不必要的伤害。
意义
重症糖尿病患者由于体内胰岛素严重缺乏导致机体无法代谢糖类为身体提供能量,机体为了维持正常的生理功能会消耗脂肪并产生大量酮体在血液中堆积,引起糖尿病酮症酸中毒,尿酮体2个“+”以上可以作为酮症酸中毒的参考诊断标准。

七、目标范围内时间(Time in Range,TIR)
2020年美国糖尿病协会(ADA)发布的《糖尿病医学诊疗标准》中引入了一个全新评价血糖控制的标准——目标范围内时间(Time in Range,TIR),在最新发布的《中国2型糖尿病防治指南(2020版)》中也做出了相关推荐,将TIR作为血糖控制新目标。
根据《TIR国际共识推荐》,TIR指的是糖尿病患者在一天之中24h内血糖在目标范围内(通常为3.9~10.0mmol/L)的时间(min)或所占百分比(%)。通常要求糖尿病患者在一天24小时中,70%以上的时间血糖控制在3.9~10mmol/L之间,则视为血糖控制达标。但应高度个体化,同时关注低血糖及血糖波动。
意义
TIR的意义在于理解血糖稳态以及血糖稳态的保障和调控,能够更准确地防范患者发生各种糖尿病并发症以及有效控制病情进展。
临床中常用的血糖评估指标包括血糖及HbA1c等,都存在一定的局限性,无法描述患者每天的血糖波动是否在正常范围,一个过于微观,一个过于宏观。血糖、HbA1c和TIR三者有机结合,取长补短、相互补充,是理想的血糖监测模式,可以更全面地反映患者血糖控制的真实情况,为精细化调整治疗方案提供决策依据。
文章来源于:医学界内分泌频道 ,如有侵权请联系删除